Skriv ut
Utredning ved kreft i eggstokk og eggleder
Ved utredning av kreft i eggstokk og eggleder må pasienten gjennomgå kliniske undersøkelser, bildediagnostiske undersøkelser og eventuelt vevsprøvetaking. Hensikten med de ulike undersøkelsene er å anslå svulstens celletype, utbredelse og eventuell forekomst av spredning for å kunne bestemme videre behandling.
Kliniske undersøkelser
- Blodprøver: To stoffer i blodet som vitner om mulig kreftdannelse i eggstokk er CA-125 og CEA. Hos yngre kvinner med eggstokksvulst bør også verdien av AFP og eventuelt hCG i blodet måles.
- Gynekologisk undersøkelse (med eller uten narkose), med ultralyundersøkelse via skjeden, hvor det eventuelt tas vevsprøve.
Det gjøres en beregning av malignitetsrisiko (RMI-score). Ved RMI-score over 200 er det stor sannsynlighet for at svulsten representerer kreft. Det er viktig å kartlegge svulstens utbredelse best mulig og vurdere om det er epitelial eggstokkreft, ikke-epitelial eggstokkreft, en spredningssvulst eller eventuelt et sarkom.
Bildediagnostiske undersøkelser
Analyse av celle- og vevsprøver
Det anbefales ikke celle- eller vevsprøvetaking fra en velavgrenset svulst uten spredning før operasjon, da dette kan forårsake spredning.
Hvis det tas celle- eller vevsprøver sendes dette til cytologisk/histologisk analyse. Analysene kan være avgjørende for hvilken behandling pasienten får.
Epitelial eggstokkreft
Ondartede svulster utgått fra eggstokkenes overflatelag (epitelet) utgjør 90 % av all eggstokkreft. Resten utgjøres av svulster utgått fra kimceller i eggstokkens indre strukturer (germinalceller), kjønnsstrenger (sex cord-tumorer) og stromaceller (tekomer/fibromer).
Eggstokkarsinomer defineres på grunnlag av overflatetype (epitel) og malignitetsgrad (grad 1–3). De invasive eggstokkarsinomene må skilles fra de ikke-invasive (borderline) fordi behandling og prognose er forskjellig. De serøse (væskedannende) og mucinøse (slimdannende) utgjør de vanligste typene av epitelkarsinom.
Oversikt over subtyper av eggstokkreft og hvor vanlige de er:
- Serøse (væskedannende) 55 %
- Endometrioide (likner endometrium) 17 %
- Mucinøse (slimdannende) 13 %
- Klarcellet 8 %
- Blandet type 5 %
- Udifferensiert type 2 %
Bildeeksempler: Epitelial eggstokkreft
Borderline eggstokkreft
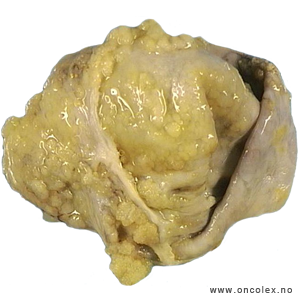
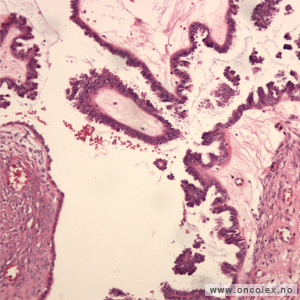
Borderline tumorer er epiteliale svulster som kalles Low Malignancy Grade (LMG-tumorer) fordi de har lav forekomst av ondartet utvikling. De forekommer især hos yngre kvinner. De er cystiske (væskefylte) svulster, oftest med ett utgangspunkt. Cysten kan ha glatt innside eller det kan være innvekster. De kan derfor være vanskelige å skille fra helt ufarlige cyster.
Borderline tumorer karakteriseres av flerdobling og forvoksing av unormale overflateceller (epitel) i flere lag uten vekst inn i underliggende strukturer. På cellenivå ser man at svulstcellene ligger på innsiden av cyster på eggstokkene. Svulsten har ikke trengt inn i eller gjennom eggstokkens kapsel. Disse svulstene er derfor vanligvis begrenset til stadium I, men spredning kan forekomme.
Tips: Snu retning på telefonen om du ikke ser begge bildene:)
 |
 |
| Cystisk borderline eggstokksvulst med papillære dannelser på innsiden. |
Mikroskopibilde av serøs borderlinesvulst. |
Serøse og mucinøse er de vanligste typene boderlinetumorer, de øvrige er svært uvanlige:
- Serøse - serum/vannproduserende celler
- Mucinøse - slimproduserende celler
- Endometrioide - likner endometrium
- Klarcellet
- Overgangsepiteltype - cellene likner de i urinblærens overflatelag
Ikke-epitelial eggstokkreft
Kjønnsceller kan utvikles til enten fosterliknende eller morkakeliknende strukturer, vokse svært ulikt normalt eggstokkvev (dysgerminom) eller etterlikne strukturer rundt foster (for eksemplel plommesekk). Svulster som utgår fra kjønnsceller utgjør bare 3 % av alle eggstokksvulster og er en variert gruppe med mange forskjellige svulsttyper. De aller fleste er godartede teratomer. De ondartede er svært sjeldne (bare 1–2 pasienter i året i Norge). Cellegift-/strålebehandling helbreder flesteparten av pasientene med denne svulsttypen.
Bildeeksempler: Ikke-epitelial eggstokkreft
Ulike typer kjønnscellesvulster:
- Dysgerminom utgjør den hyppigste formen for kjønnscellesvulst. Cirka 5 % av disse opptrer hos kvinner med uvanlig kromosomstruktur, for eksempel 46XY (bilaterale strekgonader), 46XX/46XY (unilateral strekgonade, contralateral testis) eller 46XY (testiculær feminization). Det anbefales derfor å foreta kromosombestemmelse på alle unge jenter med svulst i bekken.
- Endodermal sinussvulst - utgår fra plommesekkvev
- Embryonalt karsinom - utgår fra fosterliknende strukturer
- Polyembryom
- Choriokarsinom
- Teratom
- Modent teratom
- Umodent teratom. Malign transformasjon av et modent teratom er sjelden. Den hyppigste form er utvikling av et plateepitelkarsinom i et modent teratom
- Sekundær malign transformasjon - at nærliggende friske celler får kreftegenskaper
- Mixed tumor - svulster hvor det i noen tilfeller forekommer det en blanding av forskjellige komponenter i samme svulst.
Kjønnsstrengs-/støttevevssvulster (Sexcord-stromale svulster)
Kjønnsstreng- og støttevevssvulster er en blandet gruppe av svulster som ofte produserer hormoner. Det kirurgiske inngrepet kan vanligvis begrenses til fjerning av den ene eggstokken, og kvinnen kan beholde muligheten til å få barn. Fjerning av bukhinnefolden og vurdering av spredning til lymfeknuter må vurderes.
Svulster utgått fra kjønnsstrenger eller bindevevsceller utgjør bare 8 % av eggstokksvulster. Den dominerende typen er godartede bindevevsknuter kalt fibromer eller fibrotekomer, etterfulgt av granulosacellesvulster som ofte er ondartede.
De øvrige svulsttypene er svært uvanlige:
- Granulosastromacellesvulster: Inkluderer granulosacellesvulster og thekomer. Fibrosarkomer kan oppstå fra eggstokkstromaet (støttevev). De produserer østrogen som kan gi anledning til hyperplasi i livmorslimhinnen og livmorkreft. Granulosaceller produserer inhibin og det har blitt foreslått å anvende dette som en markør for disse svulstene.
- Granulosacellesvulst
- Thekom-/fibromagruppe (tekom, fibrom, varianter av stromasvulster)
- Sertoli-stromacellesvulster
- Sertoli-Leydigcellesvulster (androblastom/arrhenoblastom) omfatter Sertolicelle-, Sertoli-Leydigcelle- og Leydigcellesvulster. Dette er svært sjeldne svulster som oftest er androgenproduserende.
- Sertoli-stromacellesvulster av blandet eller uklassifiserbar type
- Leydig-cellesvulster
- Gynandroblastomer. Ekstremt sjeldne svulster som utviser en blanding av celler som likner de man finner i eggstokker og testikler, oftest med en blanding av granulosacelleelementer og Sertoli-Leydigcelleelementer.
- Uklassifiserbare svulster
Primært peritonealt karsinom (bukhinne)
Et peritonealt karsinom kan ikke skilles mikroskopisk fra et epitelialt serøst karsinom i eggstokken.
Følgende kriterier må oppfylles før denne diagnosen settes:
- Begge eggstokker skal ha normal størrelse eller være forstørret av godartet prosess.
- Det må ses mer svulstvev utenfor eggstokkene enn på eggstokkenes overflate.
- Det må ikke kunne påvises svulst i eggstokk. Det må kun være svulstceller på overflaten uten stromal invasjon, eller maksimalt kortikal tumorvekst på 5 x 5 mm.
Diagnosen kan kun stilles når pasienten opereres primært uten forutgående cellegiftbehandling, ettersom ovenstående kriterier ikke kan vurderes for pasienter som har fått cellegift.
Les mer om primært peritonealt karsinom
Egglederkreft
Lysmikroskopibilde av serøst papillært karsinom i egglederen.
Svulster i egglederen likner på de som ses i eggstokkene. For å klassifisere en svulst i egglederen som en primærtumor må den kun være på egglederen. Det skal ikke være svulstvev i eggstokk eller livmor. Hvis det er svulst i livmor, må det være av en annen type, eller det må klart dreie seg om en spredning.
Mikroskopisk er den serøse typen mest vanlig. De mindre vanlige svulsttypene er de endometrioide (likner livmorslimhinne), mucinøse (slimete), klarcellete, av overgangsepiteltype og de udifferensierte. Svulster med blandete epiteliale (overflatevev) og mesenkymale (støttevev) komponenter, for eksempel karsinosarkom, ses også en sjelden gang med utløp i egglederen.
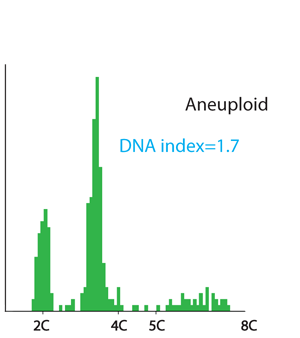
DNA ploidianalyse
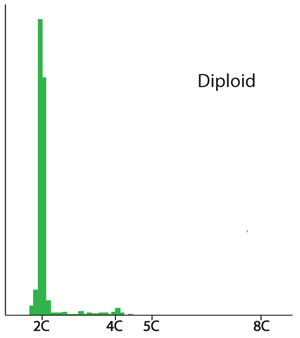
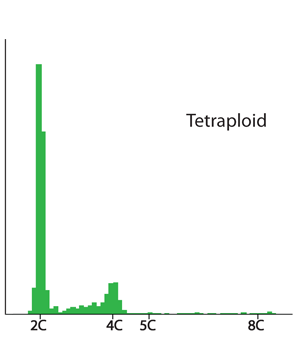
Ved DNA-ploidianalyse får man opplysning om cellekjernenes DNA-innhold i forhold til innholdet i en normal cellekjerne. Dette uttrykkes som et Index. DNA index =1 (diploid) er altså det normale. DNA=2 (tetraploid) kan også ses i normalt vev. DNA-index som avviker fra 1 eller 2 kalles aneuploid og er unormalt.
DNA-ploiditanalyse kan utføres med Image- eller med flowcytometri. Ved noen svulsttyper, som for eksempel tidlige stadier av eggstokkreft, er resultatene av denne analysen viktige for vurdering av prognose og valg av behandling.
Eksempler på DNA-fordeling
 |
 |
 |
| Diploid DNA-fordeling. De fleste kjernene har et normalt DNA-innhold (2c). Dette er ett typisk ploidifunn ved serøse borderlinesvulster og lite aggressive svulster. |
Tetraploid DNA-fordeling. 2C-toppen viser celler med normalt DNA-innhold, mens 4C-toppen viser at det er mange celler har et DNA-innhold som er det dobbelte av det normale. Typisk ploidifunn ved klarcellet eggstokkreft. |
Aneuploid DNA-fordeling. DNA-innholdet i mange av cellene er unormalt, som oftest forhøyet. Typisk ploidifunn ved serøse karsinomer og mer aggressive kreftsvulster. |
Utredning ved mistanke om tilbakefall
Ved mistanke om tilbakefall av sykdommen samt ved økende tumormarkør s-CA 125, anbefales det:
- CT av toraks, buk og bekken.
- Ved ascites tas prøve til cytologisk undersøkelse.
- eventuelt å stadfeste tilbakefall med celle- eller vevsprøve før ny behandling innledes.